A Importância da Avaliação Postural na Prevenção de Lesões

Introdução A avaliação postural é um procedimento essencial na fisioterapia que permite identificar desequilíbrios e alterações na postura que podem levar a lesões. Na Tecnifisio, acreditamos que a prevenção é a chave, e por esse motivo realizar uma avaliação postural adequada pode evitar problemas de saúde, a longo prazo. Neste artigo, exploramos a importância da avaliação postural e como ela pode ajudar a prevenir lesões. O que é Avaliação Postural? A avaliação postural é uma análise detalhada da posição do corpo em repouso e em movimento, que envolve a realização de vários testes específicos permitindo avaliar alinhamento da coluna vertebral, equilíbrio muscular, e distribuição do peso. Benefícios da Avaliação Postural Os desequilíbrios musculares podem resultar na tensão excessiva em determinadas áreas do corpo, levando a dor e lesões. A avaliação postural permite identificar esses desequilíbrios, permitindo-nos criar um plano de tratamento personalizado para corrigi-los. Uma postura inadequada pode aumentar o risco de lesões, não só durante a realização de qualquer desporto ou atividade física, mas também no próprio dia a dia. Através da avaliação postural, podemos identificar e corrigir padrões de movimento inadequados, reduzindo significativamente o risco de lesões. Para atletas e indivíduos fisicamente ativos, uma postura correta é fundamental para a otimização da performance, visto que melhora a eficiência dos movimentos, resultando num melhor desempenho. Os problemas posturais são uma causa comum de dores crónicas, sendo as zonas comumente afetadas a coluna, o pescoço e os ombros. Identificar e corrigir problemas posturais, através da avaliação postural, pode aliviar significativamente a dor e melhorar a qualidade de vida (1)(2). Como a Avaliação Postural é realizada na Tecnifisio Na Tecnifisio, qualquer avaliação é realizada por um fisioterapeuta, através de parâmetros e testes específicos, de forma a obter resultados completos e fidedignos e desta forma adequar o tratamento/intervenção a cada utente. Na avaliação postural é recolhida a anamnese, para que o fisioterapeuta entenda a história clínica do utente, incluindo queixas de dor, lesões anteriores, hábitos do dia a dia. Segue-se a avaliação visual de várias posturas específicas, a análise do movimento e os testes musculares para avaliar a força e a flexibilidade. Posteriormente, em conjunto com o utente, é delineado o plano de tratamento onde o utente se familiariza com o Pilates Clínico– a metodologia que utilizamos na Tecnifisio para corrigir a postura, desequilíbrios musculares, fortalecimento das estruturas entre outras- Casos de Sucesso na Tecnifisio São inúmeros os utentes que viram, com os seus próprios olhos, os excelentes resultados do método Pilates Clínico na Correção Postural. A nossa equipa de fisioterapeutas atua em várias populações, nomeadamente: Temos ajudado inúmeros pacientes a melhorar a sua postura e prevenir lesões através de avaliações posturais precisas e intervenções eficazes. Aqui estão alguns exemplos de sucesso: Conclusão A avaliação postural é uma ferramenta poderosa na prevenção de lesões e principalmente na melhoria da qualidade de vida. Na Tecnifisio, estamos comprometidos em ajudar os nossos pacientes a alcançar uma postura correta e uma vida sem dor. Para mais informações ou para marcar uma consulta, visite o site oficial da Tecnifisio ou consulte os contactos da Tecnifisio. Referências
Etapas de Desenvolvimento Motor

Etapas de Desenvolvimento Motor Desenvolvimento Motor. Os primeiros anos de vida desempenham um papel crucial no desenvolvimento e na aprendizagem das crianças. As diferentes etapas de desenvolvimento fornecem uma visão geral do que é esperado em termos de marcos motores em várias idades. Embora seja verdade que cada bebé tem seu próprio ritmo e pode divergir das idades típicas para cada etapa, é fundamental estarmos alerta para eventuais atrasos ou pulos em seu desenvolvimento. Isso nos permite fornecer o suporte necessário para garantir que nossos bebés tenham todas as ferramentas para um desenvolvimento saudável. Frequentemente, a incapacidade de um bebé alcançar uma determinada etapa de desenvolvimento está relacionada à falta de mobilidade em uma ou mais partes do seu corpo. Identificar essas necessidades precocemente é fundamental para que o bebé possa superar essas etapas e interagir de forma mais eficaz consigo mesmo e com o mundo ao seu redor. 0-3 meses – controlo cervical 3-6 meses – rolar 6-8 meses – sentar 8-10 meses – transições 10-12 meses – gatinhar 12-18 meses – andar Considerações gerais: Referencias: Med-U. (n.d.). Developmental Milestones: Birth to 5 years. Standford Medicine Magazine. https://med.stanford.edu/content/dam/sm/pediatricsclerkship/documents/5- Developmental-Milestones-MedU.pdf Paul H. Lipkin, MD, Michelle M. Macias, MD, Julie F. Pajek, PhD, Judith S. Shaw, EdD, MPH, RN, Karnesha Slaughter, MPH, Jane K. Squires, PhD, Toni M. Whitaker, MD, Lisa D. Wiggins, PhD, and Jennifer M. Zubler. (Last Reviewed: June 6 2023). Milestone Moments. Centers for Disease Control and Prevention. https://www.cdc.gov/ncbddd/actearly/pdf/booklets/Milestone-Moments- Booklet21_Eng_Sng_FNL-508.pdf Scharf, R. J., Scharf, G. J., & Stroustrup, A. (2016). Developmental Milestones. Pediatrics in Review, 37(1), 25–37; quiz 38, 47. https://doi.org/10.1542/pir.2014-0103
Tudo o que precisa de saber sobre escoliose

A coluna vertebral apresenta curvas fisiológicas ditas normais, designadas: Quando estamos perante uma escoliose, para além das curvas fisiológicas faladas anteriormente, é possível observar um desvio lateral da coluna. A escoliose trata-se de uma alteração na forma normal da coluna, na qual se observa uma inclinação lateral e rotação axial das vertebras. A deformidade considera-se significativa e relevante quando o seu ângulo (ângulo de Cobb) é superior a 10 graus, causando uma diminuição das curvaturas fisiológicas da coluna vertebral. A escoliose na grande maioria dos casos é idiopática, o que significa que não existe ou não é possível encontrar uma causa para esta alteração. Embora se saiba que o fator hereditário pode estar associado ao aparecimento desta deformidade. 1,2,3 A escoliose ocorre em crianças e adolescentes aparentemente saudáveis nas fases de crescimento repentino e rápido, e progride até atingirem a idade adulta. Geralmente os sintomas podem ser observados entre os 10 e os 15 anos, em ambos os géneros, no entanto o feminino está associado a um maior risco da progressão da curvatura. A probabilidade de a escoliose progredir é tanto maior, quando mais tempo faltar para o término do crescimento. 4 QUESTÕES FREQUENTES A escoliose provoca dor? Quais são os sinais e sintomas? Numa fase inicial quando a deformidade é ainda pequena e de progressão lenta, o organismo consegue adaptar-se e a escoliose não provoca dor. No entanto, à medida que o ângulo da deformidade aumenta, aumenta também a probabilidade de surgirem sintomas, pois as estruturas articulares e os tecidos moles começam a ter dificuldade em desempenhar as suas funções. 1,2,3,4 Nos casos em que a deformidade é maior na região do tórax pode ter consequências ao nível do sistema cardíaco e respiratório. Por outro lado, quando acentuada na região lombo-pélvica pode comprometer a função digestiva, uro-ginetal, provocando problemas de disfunção sexual, dificuldade na conceção, gravidez e parto. 3,4 Podemos corrigir a escoliose se nos começarmos a sentar com as costas direitas? Não. Não é possível corrigir a escoliose alterando apenas a forma como se senta. A realização de um programa de tratamento global é fundamental. Para além disso, a escoliose trata-se de um problema multifatorial, pelo que o seu tratamento também o deve ser. Adotar uma postura correta ao sentar vai ajudar, visto que os exercícios posturais representam uma estratégia de tratamento fundamental, contudo o tratamento terá de ser sempre individualizado. A natação reduz a escoliose? Não existe na literatura evidência que comprove que a natação reduz a escoliose. Podemos afirmar que isoladamente a natação não é um tratamento eficaz para a escoliose, o que não significa que uma pessoa com escoliose não possa nadar. A escoliose pode aumentar com a idade? Sim. Sabe-se que o aparecimento da escoliose está relacionada com a fase de crescimento, no entanto não se verifica que a condição pare de progredir quando o adolescente chega à vida adulta. Pelo contrário. Hoje sabe-se que a escoliose pode continuar a aumentar na idade adulta, e que isso é tanto mais provável quanto maior a curva existente. Isto acontece, porque no processo normal de envelhecimento os ligamentos da coluna ficam mais fracos, promovendo uma menor estabilidade da coluna e desta forma piorando a deformidade característica da escoliose. Por este motivo, os estudos revelam que 30% da população com mais de 60 anos tem escoliose contra somente 3% dos adolescentes. 5 O diagnostico precoce pode fazer a diferença? Sim. O diagnóstico precoce é essencial para evitar a possível progressão da escoliose e obter um melhor prognóstico. 1,2,3,4 Posso corrigir a minha escoliose utilizando um colete? Esta é uma questão pertinente e controversa, que tem sido objeto de muito estudo. Segundo a literatura, os coletes parecem reduzir a progressão da escoliose em 70 a 80% dos casos. No entanto, para alguns profissionais de saúde ainda existe a premissa de que as ortoteses vertebrais não são eficazes. A verdade é que, nos ultimos anos, a tecnologia destes aparelhos tem evoluído. As órtoteses mais antigas eram desenhadas apenas para manterem a coluna na posição escoliotica, e portanto eram pensadas apenas para prevenir a progressão da curvatura e não para melhorar a mesma. Hoje em dia, já existem coletes que procuram alinhar a coluna na direção oposta, contrariando a curvatura existente e promovendo a postura “normal”. 6 Manipular as vertebras diminui a escoliose? A manipulação vertebral de forma isolada não apresenta resultados significativos na redução da escoliose. 7 Este tipo de técnicas vão certamente melhorar a mobilidade da coluna e ajudar no alívio da dor, tal como se verifica em pessoas que não apresentam escoliose, mas cuja mobilidade da coluna vertebral, por qualquer outra razão, se encontra comprometida. Qual a melhor abordagem para o tratamento da escoliose? Será a cirurgia o única opção? Segundo a evidência científica as únicas abordagens, não cirúrgicas, que demonstram ser clinicamente eficazes no tratamento da escoliose são os programas com base em exercícios de reeducação da postura e o uso de órtotese vertebral. Também, segundo os estudos mais recentes, as metodologias baseadas no exercício demonstram melhores resultados na qualidade de vida dos pacientes, relativamente apenas ao uso de colete de correção. 6Posto isto, a fisioterapia pode e deve fazer parte do tratamento dos indivíduos com escoliose pois ajuda a melhorar a mobilidade e função dos mesmos. Nos casos mais graves é recomendada cirurgia, tendo como indicador um ângulo de curvatura de pelo menos 50º, pois apresenta um elevado risco de progressão para a idade adulta. Planos de tratamento com base em exercícios de correção postural e utilização de colete de correção apresentam resultados clinicamente eficazes em casos de escolioses com um ângulo de curvatura entre os 20º e os 60º, por outro lado curvaturas com ângulos entre os 10º e os 20º, que representam um risco de progressão menor, devem ser tratadas exclusivamente com exercicios especificos de correção da escoliose. 1,3 O meu filho/a pode vir a desenvolver escoliose se utilizar mochilas muito pesadas? Mochilas demasiado pesadas não são benéficas para a coluna e postura das crianças, contudo não estão na origem do desenvolvimento
Síndrome do Intestino Irritável e Osteopatia
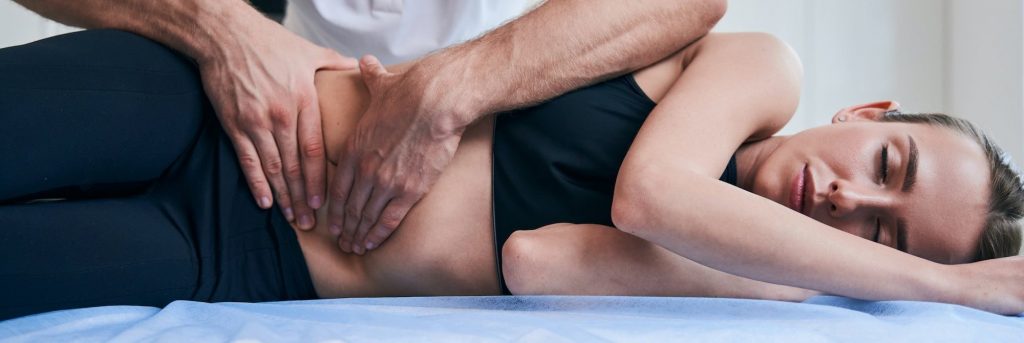
Epidemiologia e introdução O Síndrome de Intestino Irritável (SII) é uma doença crónica do tubo digestivo (intestino delgado e/ou cólon) que afeta 9,2% da população mundial. Pessoas com SII tendem a ter vários desarranjos funcionais e limitações da sua qualidade de vida. Apesar da sua prevalência, o mecanismo do SII não é totalmente compreendido, tendo uma origem multifatorial – alterações na motilidade, sensibilidade e imunidade gastrointestinal, alterações na relação neurológica cérebro-intestino e questões psicológicas (Collins et al., 2001; Florance et al., 2012; Müller et al., 2014). Sintomas O sintomas caracterizam-se por desconforto abdominal associado a alterações dos hábitos intestinais, tais como: diarreia, obstipação, aumento da frequência de defecação, urgência em defecar, sensação de defecação incompleta, dificuldade em defecar, fezes com aspeto anormal, passagem de muco, inchaço abdominal, gases (Müller et al., 2014, Volmer, 2018). Causas Parece que disfunções na interação sensório motora pode causar os sintomas do SII, sendo pouca a evidência que corrobore a teoria. Fatores que afetam a função luminal do intestino como alimentação, inflamação e bactérias intestinais e stress psicológico aparentemente afetam a motilidade gastrointestinal e a sensibilidade visceral de indivíduos com SII (Müller et al., 2014). Diagnóstico O diagnóstico é realizado através de um questionário – Critérios de Roma IV (Defrees, & Bailey, 2017). Tratamento habitual A terapia convencional envolve o sistema nervoso motor, sensorial ou central gastrointestinal, e passa por prescrição de medicação e alteração da dieta, devendo a mesma ser acompanhada e prescrita por um Nutricionista (Hundscheid et al., 2007; Müller et al., 2014). Medicação prescrita: antiespasmódicos, antibióticos, laxantes, antidiarreicos ou antidepressivos (Müller et al., 2014). Dieta: rica em fibra, redução da lactose, agentes de volume. A dieta low FODMAPs também demonstra ser um componente eficaz do tratamento da SII (Hundscheid et al., 2007; Manning et al., 2020). A osteopatia A osteopatia é uma abordagem complementar que considera o corpo como um todo, com especial foco no sistema musculoesquelético, sendo um dos princípios desta terapia a interrelação entre estrutura-função. Considera-se que quando o movimento e a mobilidade são desimpedidos nas estruturas e tecidos é promovida a saúde e a auto-regeneração do corpo (Hundscheid et al., 2007; Müller et al., 2014). Através de examinação palpatória e testes de mobilidade, o osteopata verifica se existem restrições de movimento e alterações na textura e tónus dos tecidos, que podem ser relevantes para os sintomas do paciente (Hundscheid et al., 2007; Müller et al., 2014). O tratamento consiste em movimentos suaves de alongamentos, mobilização e manipulação de tecidos e estruturas, podendo ser aplicado a várias áreas com corpo, incluindo os componentes musculoesquelético, visceral e sacrocraniano (Hundscheid et al., 2007; Müller et al., 2014). Evidência científica Um estudo randomizado de 2007 concluiu que a osteopatia é um complemento promissor no tratamento do SII, tendo 68% dos pacientes melhorado após a intervenção (Hundscheid et al., 2007). Um estudo randomizado de 2012 aplicou técnicas osteopáticas aos pacientes a cada 7 dias. Concluiu-se que o tratamento osteopático melhora a severidade dos sintomas de SII e o seu impacto na qualidade de vida, tendo melhorado os sintomas em 33,7% da sua severidade após a 1ª sessão, e 25,5% após a 2ª sessão. Houve alguma melhoria no estado psicológico, e a satisfação dos pacientes com os resultados foi de 70% (Florance et al., 2012). Uma revisão sistemática de 2014 conclui que a evidência da efetividade da osteopatia é ainda preliminar e mais estudos são necessários e com amostras maiores, apesar dos resultados aparentemente positivos no tratamento desta patologia (Müller, et al., 2014). Referências Collins, S. M., Piche, T., & Rampal, P. (2001). The putative role of inflammation in the irritable bowel syndrome. Gut, 49(6), 743–745. https://doi.org/10.1136/gut.49.6.743 Defrees, D. N., & Bailey, J. (2017). Irritable Bowel Syndrome. Primary Care, 44(4), 655–671. https://doi.org/10.1016/j.pop.2017.07.009 Florance, B.-M., Frin, G., Dainese, R., Nébot-Vivinus, M.-H., Marine Barjoan, E., Marjoux, S., Laurens, J.-P., Payrouse, J.-L., Hébuterne, X., & Piche, T. (2012). Osteopathy improves the severity of irritable bowel syndrome: A pilot randomized sham-controlled study. European Journal of Gastroenterology & Hepatology, 24(8), 944–949. https://doi.org/10.1097/meg.0b013e3283543eb7 Hundscheid, H. W. C., Pepels, M. J. A. E., Engels, L. G. J. B., & Loffeld, R. J. L. F. (2007). Treatment of irritable bowel syndrome with osteopathy: results of a randomized controlled pilot study. Journal of Gastroenterology and Hepatology, 22(9), 1394–1398. https://doi.org/10.1111/j.1440-1746.2006.04741.x Manning, L. P., Yao, C. K., & Biesiekierski, J. R. (2020). Therapy of IBS: Is a low FODMAP diet the answer? Frontiers in Psychiatry, 11, 865. https://doi.org/10.3389/fpsyt.2020.00865 Müller, A., Franke, H., Resch, K.-L., & Fryer, G. (2014). Effectiveness of osteopathic manipulative therapy for managing symptoms of irritable bowel syndrome: a systematic review. The Journal of the American Osteopathic Association, 114(6), 470–479. https://doi.org/10.7556/jaoa.2014.098 Volmer, M. (2018, January 26). Can osteopathy help IBS symptoms? Fatigue to Flourish. https://fatiguetoflourish.com/can-osteopathy-help-irritable-bowel-syndrome-ibs/
